اگر سرطان سینه دارید
1402/11/02

اگر شما یا کسی که می شناسید به تازگی سرطان سینه تشخیص داده شده است، این راهنمای کوتاه و ساده را بخوانید تا به درک مراحل بعدی کمک کنید.
سرطان سینه چیست؟
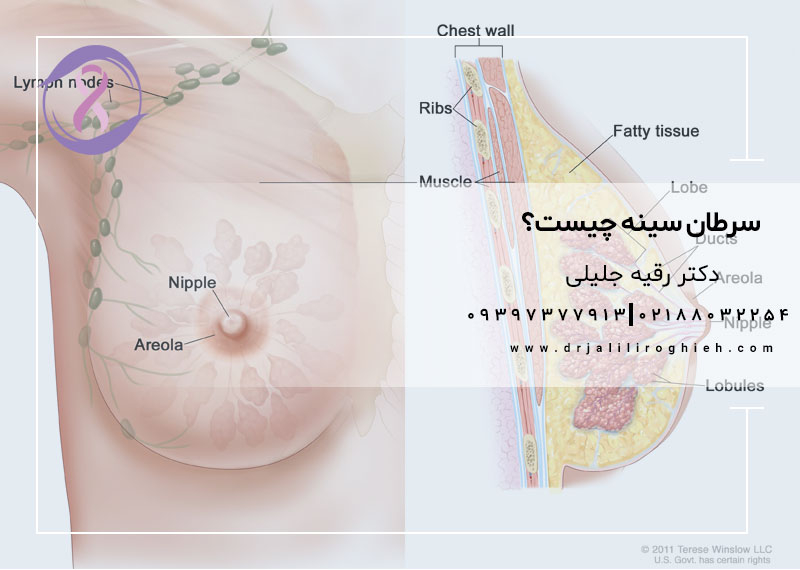
سرطان سینه سرطانی است که از سینه شروع می شود. زمانی شروع می شود که سلول های سینه شروع به رشد خارج از کنترل می کنند. می تواند در یک یا هر دو سینه شروع شود.
سلول های سرطانی سینه معمولاً توموری را تشکیل می دهند که اغلب در ماموگرافی یا سونوگرافی دیده می شود یا به صورت توده احساس می شود. سرطان سینه در زنان شایع است، اما مردان نیز ممکن است به سرطان سینه مبتلا شوند .
سلول های سرطان سینه می توانند به سایر قسمت های بدن گسترش یافته و در آنجا نیز رشد کنند. هنگامی که سلول های سرطانی این کار را انجام می دهند، متاستاز نامیده می شود .
سرطان از جایی که شروع می شود نامگذاری شده است. بنابراین حتی اگر سرطان سینه به استخوان ها (یا هر مکان دیگری) گسترش یابد، همچنان سرطان سینه نامیده می شود. به آن سرطان استخوان نمی گویند مگر اینکه از سلول های استخوان شروع شود.
تصویر رنگی که ساختار سینه را نشان می دهد (از جمله محل آرئول، نوک پستان، مجاری جمع کننده، مجاری، لوبول ها، بافت همبند چربی، سلول های مجرای و سلول های لوبولار)
مهم ترین عوامل خطر ساز در ابتلا به سرطان سینه
مهمترین عوامل خطر ساز در ابتلا به سرطان سینه عبارتند از:
-
جنسیت: زن بودن بزرگترین عامل خطر برای ابتلا به سرطان سینه است. سرطان سینه در زنان بسیار شایعتر از مردان است.
-
سن: افزایش سن یکی از مهمترین عوامل خطر برای ابتلا به سرطان سینه است. اکثر موارد سرطان سینه در زنان بالای 50 سال تشخیص داده میشود.
-
سابقه خانوادگی سرطان سینه: داشتن خویشاوندان درجه یک (مادر، خواهر، دختر) که به سرطان سینه مبتلا شدهاند، خطر ابتلا به این بیماری را افزایش میدهد.
-
جهشهای ژنتیکی: جهشهایی در ژنهای خاص مانند BRCA1 و BRCA2 خطر قابل توجهی برای ابتلا به سرطان سینه ایجاد میکنند.
-
سابقه شخصی بیماریهای پستان: زنانی که قبلاً به بیماریهای غیرسرطانی پستان مانند فیبروآدنوما یا تغییرات فیبروکیستیک مبتلا شدهاند، خطر بیشتری برای ابتلا به سرطان سینه دارند.
-
قاعدگی زودهنگام و یائسگی دیرهنگام: زنانی که دوره قاعدگی آنها زودتر شروع شده و یا دیرتر به یائسگی میرسند، دوره طولانیتری در معرض هورمونهای استروژن و پروژسترون هستند که ممکن است خطر ابتلا به سرطان سینه را افزایش دهد.
-
تاریخچه تولد ندادن و بارداری دیرهنگام: زنانی که تا قبل از سن 30 سالگی بچهدار نشدهاند یا هرگز باردار نشدهاند، خطر بیشتری برای ابتلا به سرطان سینه دارند.
-
مصرف هورمون درمانی پس از یائسگی: استفاده طولانیمدت از درمانهای ترکیبی استروژن-پروژسترون پس از یائسگی میتواند خطر ابتلا به سرطان سینه را افزایش دهد.
-
شیوه زندگی: عواملی مانند چاقی پس از یائسگی، مصرف الکل و کمتحرکی میتوانند خطر ابتلا به سرطان سینه را افزایش دهند.
-
قرار گرفتن در معرض تابش پرتو: تابش اشعه ایکس و پرتوهای مرتبط با تشخیصهای پزشکی در جوانی میتواند خطر سرطان سینه را افزایش دهد.
سرطان سینه (Breast Cancer) از کدام قسمت بدن آغاز می شود؟
-از-کدام-قسمت-بدن-آغاز-می-شود؟3.jpg)
سرطان سینه معمولاً از دو قسمت اصلی پستان آغاز میشود:
-
لوبولها (Lobules): اینها غدد کوچک در پستان هستند که شیر تولید میکنند. سرطانی که از این ساختارها شروع میشود، به عنوان "سرطان لوبولار" (Lobular carcinoma) شناخته میشود.
-
مجاری پستان (Ducts): این مجاری مسیرهایی هستند که شیر تولید شده در لوبولها را به نوک پستان منتقل میکنند. بیشتر سرطانهای سینه از سلولهای مجاری شروع میشوند و به این نوع سرطان، "سرطان مجرایی" (Ductal carcinoma) گفته میشود.
همچنین، در موارد نادرتر، سرطان سینه ممکن است از سایر بافتهای پستان، مانند بافت چربی یا بافت همبند شروع شود. این نوع سرطان به نام "سرطان سینه غیرمجرایی و غیرلوبولار" شناخته میشود.
در هر حال، سرطان سینه معمولاً با تشکیل یک توده یا تغییر غیرطبیعی در پستان شناسایی میشود. این تغییرات ممکن است در نتیجه رشد بیکنترل سلولهای سرطانی در لوبولها، مجاری، یا سایر بافتهای پستان رخ دهند.
آیا سرطان سینه انواع مختلفی دارد؟

انواع مختلفی از سرطان سینه وجود دارد . برخی از آنها بسیار نادر هستند. پزشک شما می تواند در مورد نوع شما بیشتر به شما بگوید. در زیر نام های پزشکی رایج ترین انواع سرطان سینه آورده شده است. (کارسینوم نام دیگر سرطان است.)
کارسینوم مجرای درجا یا DCIS
DCIS سرطان پستان بسیار زودرس است. در DCIS، سلول های سرطانی فقط در داخل مجاری شیر قرار دارند. (مجرای لوله های کوچکی هستند که شیر را به نوک پستان می برند). سلول های سرطانی از طریق دیواره مجاری به بافت سینه نزدیک گسترش نیافته اند. تقریباً همه زنان مبتلا به DCIS قابل درمان هستند.
سرطان سینه مهاجم
سرطان تهاجمی پستان به این معنی است که سرطان خارج از جایی که شروع شده رشد کرده است (مثلاً مجرای شیر یا غده شیر) و در حال تهاجم (رشد به) بافت سینه نزدیک است. این سرطان ها ممکن است به سایر نقاط بدن نیز سرایت کنند. اکثر سرطان های تهاجمی پستان یکی از این انواع هستند:
کارسینوم مجرای مهاجم (IDC): این شایع ترین نوع سرطان سینه است. در یک مجرای شیر پستان شروع می شود و از طریق دیواره مجرا به بافت سینه نزدیک رشد می کند.
کارسینوم لوبولار مهاجم (ILC): این نوع سرطان از غدد شیری به نام لوبول شروع می شود و به بافت سینه نزدیک رشد می کند.
سرطان سینه التهابی (IBC)
در IBC ، سلول های سرطانی عروق لنفاوی پوست را مسدود می کنند. IBC پوست سینه را قرمز و احساس گرما می کند. پوست همچنین میتواند ضخیم و حفرهدار به نظر برسد – مانند پوست پرتقال. سینه ممکن است بزرگتر، سفتتر، حساستر یا خارشدار شود. بسیاری از اوقات هیچ توده ای با IBC احساس نمی شود.
چون توده ای وجود ندارد، ممکن است IBC در ماموگرافی نشان داده نشود. این می تواند یافتن IBC را در مراحل اولیه دشوارتر کند. احتمال گسترش آن بیشتر است و درمان آن سخت تر از سرطان مجرای مهاجم یا لوبولار است.
سرطان سینه سه گانه منفی (TNBC)
TNBC سرطان سینه تهاجمی است که انواع خاصی از درمان بر روی آن موثر نیستند. سه گانه منفی نامیده می شود زیرا سلول های سرطانی فاقد سه نوع پروتئین هستند که سرطان سینه برای آنها آزمایش می شود: گیرنده های استروژن و پروژسترون (پروتئین هایی که به سلول ها کمک می کنند به هورمون ها پاسخ دهند) و پروتئین دیگری به نام HER2 (پروتئینی که انواع دیگر سرطان سینه را در بر می گیرد. بیش از حد بسازید). وقتی آزمایش سرطان سینه برای هر سه این پروتئین منفی می شود، به این معنی است که درمان سرطان ممکن است سخت تر باشد زیرا گزینه های درمانی کمتری وجود دارد.
سوالاتی که باید از دکتر بپرسید
- به نظر شما چرا من سرطان دارم؟
- آیا شانسی وجود دارد که سرطان نداشته باشم؟
- لطفاً نوع سرطانی که فکر می کنید ممکن است به من مبتلا شده باشم را بنویسید؟
- بعد از این چه خواهد شد؟
دکتر چگونه می داند که من سرطان سینه دارم؟
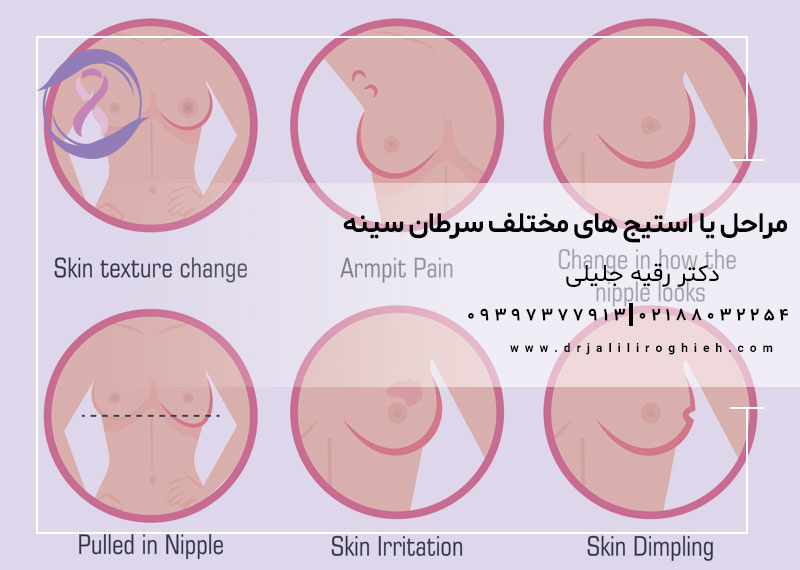
تغییر در ماموگرافی شما ممکن است اولین علامت سرطان سینه باشد. یا ممکن است توده یا تغییر دیگری در سینه خود پیدا کرده باشید.
پزشک از شما سوالاتی در مورد سلامتی شما می پرسد و شما را معاینه می کند. معاینه پستان انجام می شود که شامل جستجوی تغییرات در نوک سینه ها یا پوست سینه ها می شود. پزشک همچنین غدد لنفاوی زیر بازو و بالای استخوان ترقوه شما را بررسی می کند. غدد لنفاوی متورم یا سفت ممکن است به این معنی باشد که سرطان سینه در آنجا گسترش یافته است.
اگر نشانه هایی به سرطان سینه اشاره دارد ، آزمایش های بیشتری انجام خواهید داد. در اینجا برخی از آزمایشاتی که ممکن است نیاز داشته باشید آورده شده است :
ماموگرافی : این عکس رادیوگرافی از پستان است. ماموگرافی بیشتر برای تشخیص زودهنگام سرطان سینه استفاده می شود. اما ممکن است برای بررسی دقیقتر مشکل سینهای که ممکن است داشته باشید، ماموگرافی دیگری انجام دهید.
اسکن MRI: MRIها از امواج رادیویی و آهنرباهای قوی به جای اشعه ایکس برای ایجاد تصاویر دقیق استفاده می کنند. از MRI می توان برای کسب اطلاعات بیشتر در مورد اندازه سرطان و جستجوی سایر تومورها در پستان استفاده کرد.
سونوگرافی سینه: برای این آزمایش، یک ابزار کوچک گرز مانند روی سینه شما حرکت داده می شود. امواج صوتی از خود ساطع میکند و پژواکها را در حین پرش از بافتها دریافت میکند. پژواک ها به یک تصویر روی صفحه کامپیوتر تبدیل می شوند. سونوگرافی می تواند به پزشک کمک کند تا ببیند آیا توده یک کیست پر از مایع است (که به احتمال زیاد سرطانی نیست) یا یک توده جامد است که می تواند سرطان باشد.
توده های خوش خیم و بد خیم در سرطان سینه، به چه معناست؟
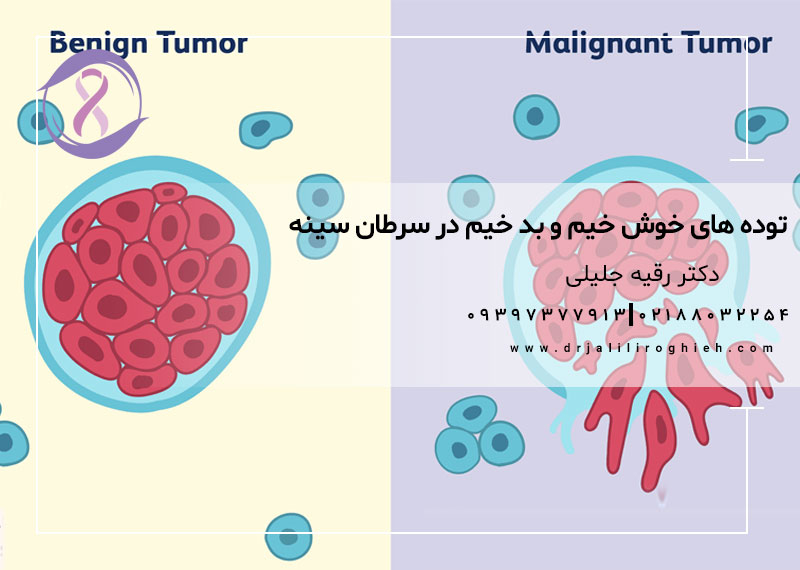
در زمینه سرطان سینه، تودهها میتوانند به دو دسته خوشخیم و بدخیم تقسیم شوند، که هر یک ویژگیها و معانی خاص خود را دارند:
-
تودههای خوشخیم: تودههای خوشخیم در پستان تودههایی هستند که سرطانی نیستند. این تودهها معمولاً رشد کنترل شدهای دارند و به بافتهای اطراف حمله نمیکنند و در بدن پخش نمیشوند (متاستاز نمیکنند). برخی از انواع رایج تودههای خوشخیم پستان عبارتند از کیستها، فیبروآدنومها و تغییرات فیبروکیستیک. اگرچه این تودهها سرطانی نیستند، اما برخی از آنها ممکن است خطر ابتلا به سرطان سینه را افزایش دهند و باید تحت نظارت پزشکی قرار گیرند.
-
تودههای بدخیم: تودههای بدخیم در پستان تودههای سرطانی هستند. این تودهها از سلولهایی تشکیل شدهاند که بیکنترل و غیرطبیعی رشد میکنند. آنها میتوانند به بافتهای اطراف حمله کرده و به سایر قسمتهای بدن گسترش یابند (متاستاز). تودههای بدخیم نیاز به درمان فوری دارند، که ممکن است شامل جراحی، پرتودرمانی، شیمیدرمانی یا دیگر روشهای درمانی باشد.
تشخیص دقیق طبیعت توده (خوشخیم یا بدخیم) معمولاً از طریق آزمایشهای تصویربرداری مانند ماموگرافی یا سونوگرافی و اغلب با انجام بیوپسی (برداشت نمونه بافت برای بررسی میکروسکوپی) صورت میگیرد.
گرفتن بیوپسی سینه
در بیوپسی سینه ، پزشک تکههای کوچکی از بافت پستان را بیرون میآورد تا سلولهای سرطانی را بررسی کند. بیوپسی تنها راه برای تشخیص قطعی سرطان سینه است.
انواع مختلفی از بیوپسی وجود دارد. از پزشک خود بپرسید که به چه نوعی نیاز خواهید داشت. هر نوع دارای خطرات و مزایایی است. انتخاب نوع مورد استفاده بستگی به مورد شما دارد.
گاهی اوقات، جراحی برای برداشتن تمام یا بخشی از توده مورد نیاز است تا مشخص شود که آیا سرطان است یا خیر. این اغلب در بیمارستان انجام می شود. به شما بیحسی موضعی (داروی بیحسکننده) داده میشود و ممکن است دارویی برای خوابآلودگی به شما داده شود.
آزمایشاتی برای بررسی گسترش سرطان سینه
اگر سرطان سینه یافت شود، ممکن است آزمایش های دیگری مانند سی تی اسکن (CAT)، اسکن PET یا اسکن استخوان برای بررسی گسترش سرطان انجام دهید. اما همه زنان مبتلا به سرطان سینه به این آزمایشات نیاز ندارند.
سوالاتی که باید از دکتر بپرسید
- به چه آزمایشاتی نیاز خواهم داشت؟
- چه کسی این آزمایشات را انجام خواهد داد؟
- کجا انجام خواهند شد؟
- چه کسی می تواند آزمایشات و نتایج را برای من توضیح دهد؟
- چگونه و چه زمانی نتایج را دریافت خواهم کرد؟
- بعدش باید چیکار کنم؟
سرطان من چقدر جدی است؟
اگر سلولهای سرطان سینه در نمونه بیوپسی شما یافت شوند، از نظر پروتئینها یا ژنهای خاصی که به تصمیمگیری برای بهترین درمان کمک میکنند، بررسی میشوند.
آزمایش برای پروتئین ها و ژن ها
سلول های سرطان سینه برای پروتئین های خاصی به نام گیرنده های استروژن و پروژسترون آزمایش می شوند . اگر سرطان دارای این پروتئین ها باشد، سرطان سینه با گیرنده هورمونی مثبت است. سلول ها همچنین برای بررسی اینکه آیا سرطان بیش از حد پروتئین HER2 تولید می کند، آزمایش می شود . اگر چنین شود، سرطان HER2 مثبت نامیده می شود. درمان این سرطانها گاهی راحتتر است، زیرا میتوان از انواع مختلفی از داروها استفاده کرد. اگر آزمایش سرطان برای هیچ یک از این پروتئین ها مثبت نباشد، سرطان سینه سه گانه منفی نامیده می شود.
سلول های سرطانی همچنین ممکن است برای ژن های خاصی مورد آزمایش قرار گیرند ، که می تواند به تصمیم گیری در مورد اینکه آیا شیمی درمانی ممکن است مفید باشد و احتمال بازگشت سرطان چقدر است کمک کند. آزمایشهای ژنی دیگر میتواند به نشان دادن اینکه آیا داروهای خاصی ممکن است مفید باشند یا خیر کمک کند.
از پزشک خود بخواهید آزمایشاتی را که قصد انجام آنها را دارند و اینکه نتایج ممکن است به چه معنا باشد را توضیح دهد.
مرحله بندی سرطان سینه
اگر سرطان سینه دارید، پزشک می خواهد بفهمد که تا چه حد گسترش یافته است. به این کار صحنه سازی می گویند . پزشک شما می خواهد مرحله سرطان شما را بیابد تا تصمیم بگیرد چه نوع درمانی برای شما بهترین است.
مرحله گسترش سرطان از طریق پستان را توصیف می کند. همچنین نشان می دهد که آیا سرطان به غدد لنفاوی مجاور یا سایر اندام های بدن شما که دورتر هستند گسترش یافته است یا خیر.
سرطان شما می تواند مرحله 0، 1، 2، 3 یا 4 باشد. هر چه این تعداد کمتر باشد، سرطان کمتر گسترش یافته است. عدد بالاتر، مانند مرحله 4، به معنای سرطان جدی تری است که دورتر از پستان گسترش یافته است. حتماً از پزشک در مورد مرحله سرطان و معنای آن برای شما سوال کنید.
سوالاتی که باید از دکتر بپرسید
- آیا از مرحله سرطان می دانید؟
- اگر نه، چگونه و چه زمانی صحنه را خواهید فهمید؟
- توضیح می دهید که مرحله در مورد من به چه معناست؟
- سرطان من چقدر جدی است؟
- بر اساس مرحله سرطان، فکر می کنید من چقدر زنده خواهم ماند؟
- آیا می دانید سرطان من دارای هر یک از این پروتئین ها است: گیرنده استروژن، گیرنده پروژسترون، یا HER2؟
- اگر سرطان من هر یک از این پروتئین ها را داشته باشد به چه معناست؟
- آیا سرطان من تغییرات ژنی دارد که ممکن است در انتخاب دارو برای برنامه درمانی من مفید باشد؟
- بعد از این چه خواهد شد؟
به چه نوع درمانی نیاز خواهم داشت؟
راه های زیادی برای درمان سرطان سینه وجود دارد .
از جراحی و پرتودرمانی برای درمان سرطان در قسمت خاصی از بدن (مانند سینه) استفاده می شود. آنها بر بقیه بدن تأثیر نمی گذارند.
شیمی درمانی (شیمی درمانی)، هورمون درمانی، درمان هدفمند و داروهای ایمونوتراپی می توانند تقریباً در هر نقطه از بدن به سلول های سرطانی برسند.
پزشکان اغلب از بیش از یک درمان برای سرطان سینه استفاده می کنند. بهترین برنامه درمانی برای شما بستگی به موارد زیر دارد:
- مرحله و درجه سرطان (چقدر سلول های سرطانی شبیه سلول های طبیعی هستند)
- اگر سرطان دارای پروتئین های خاص مانند پروتئین HER2 یا گیرنده های هورمونی یا تغییرات ژنی خاص باشد
- احتمال اینکه یک نوع درمان سرطان را درمان کند یا به نوعی کمک کند
- سن شما
- هر گونه مشکل سلامتی دیگری که دارید
- احساسات شما در مورد درمان و عوارض جانبی ناشی از آن
جراحی برای سرطان سینه
اکثر زنان مبتلا به سرطان سینه نوعی جراحی را انجام می دهند . انواع متداول جراحی سینه عبارتند از: لامپکتومی، ماستکتومی و برداشتن غدد لنفاوی از زیر بغل. زنانی که جراحی سینه انجام میدهند ممکن است تصمیم بگیرند که شکل سینه را همزمان یا بعداً بازسازی کنند.
انتخاب بین لامپکتومی و ماستکتومی
لامپکتومی توده و کمی سینه طبیعی اطراف آن را خارج می کند. این به شما امکان می دهد بیشتر سینه خود را حفظ کنید. نکته منفی این است که به احتمال زیاد پس از جراحی به پرتو درمانی نیاز خواهید داشت. اما برخی از زنانی که ماستکتومی میکنند نیز نیاز به پرتودرمانی دارند.
هنگام انتخاب بین لامپکتومی و ماستکتومی، مطمئن شوید که تمام حقایق را به دست آورید. در ابتدا ممکن است فکر کنید که ماستکتومی بهترین راه برای "درآوردن همه چیز" است. برخی از زنان به این دلیل تمایل به ماستکتومی دارند. اما اغلب، لامپکتومی با پرتو به همان اندازه ماستکتومی خوب است. با تیم مراقبت از سرطان خود صحبت کنید. تا جایی که می توانید بیاموزید تا انتخاب مناسبی برای خود داشته باشید.
جراحی ترمیمی
اگر جراحی سینه دارید، ممکن است بخواهید به بازسازی شکل سینه خود فکر کنید ( بازسازی سینه) . برای درمان سرطان انجام نمی شود. شکل سینه ای می سازد که بسیار شبیه سینه طبیعی شماست.
اگر به فکر بازسازی هستید، باید قبل از انجام عمل جراحی سینه با یک جراح پلاستیک صحبت کنید. سینه شما ممکن است همزمان با انجام جراحی یا بعد از آن قابل بازسازی باشد.
عوارض جانبی جراحی
هر نوع جراحی می تواند خطرات و عوارض جانبی داشته باشد. حتما از پزشک بپرسید که چه انتظاری دارید. اگر بعد از جراحی مشکلی دارید، به تیم مراقبت از سرطان خود اطلاع دهید. آنها باید بتوانند در هر مشکلی که پیش می آید به شما کمک کنند.
پرتو درمانی
تابش از پرتوهای پرانرژی (مانند اشعه ایکس) برای کشتن سلول های سرطانی استفاده می کند. این درمان ممکن است برای از بین بردن سلول های سرطانی که ممکن است پس از جراحی در سینه، قفسه سینه یا زیر بغل باقی بماند، استفاده شود. همچنین می توان از آن در برخی از نواحی خارج از پستان که سرطان گسترش یافته است استفاده کرد.
تابش را می توان به 2 روش اصلی داد:
تابش پرتو خارجی از دستگاهی خارج از بدن به سمت سینه هدف قرار می گیرد
براکی تراپی دانه های رادیواکتیو را درست در بافت سینه نزدیک سرطان قرار می دهد
عوارض جانبی پرتودرمانی
اگر پزشکتان پرتو درمانی را پیشنهاد کرد، در مورد عوارض جانبی که ممکن است داشته باشید صحبت کنید. عوارض جانبی به نوع اشعه مورد استفاده بستگی دارد. شایع ترین عوارض جانبی اشعه عبارتند از:
- پوست در جایی که تابش داده می شود تغییر می کند
- احساس خستگی شدید (خستگی)
اکثر عوارض جانبی پس از پایان درمان بهبود می یابند. برخی ممکن است بیشتر دوام بیاورند. با تیم مراقبت از سرطان خود در مورد آنچه می توانید انتظار داشته باشید صحبت کنید.
شیمی درمانی
Chemo مخفف شیمی درمانی است - استفاده از داروها برای مبارزه با سرطان. داروها به داخل ورید داده می شوند یا به صورت قرص مصرف می شوند. آنها وارد خون می شوند و در بیشتر بدن پخش می شوند. شیمی درمانی ممکن است قبل، بعد یا هر دو قبل و بعد از جراحی داده شود.
شیمی درمانی به صورت چرخه یا دور داده می شود. هر دور درمان با یک استراحت دنبال می شود. بیشتر اوقات، 2 یا بیشتر داروی شیمی درمانی داده می شود. درمان اغلب چندین ماه طول می کشد.
عوارض جانبی شیمی درمانی
شیمی درمانی می تواند باعث احساس خستگی شدید، ناراحتی معده و ریزش موهای شما شود. اما بیشتر این مشکلات پس از پایان درمان برطرف می شوند.
راه هایی برای درمان بیشتر عوارض جانبی شیمی درمانی وجود دارد. اگر عوارض جانبی دارید، حتما به تیم مراقبت از سرطان خود بگویید تا بتوانند کمک کنند.
هورمون درمانی
بدن شما تا زمان یائسگی استروژن، هورمون زنانه می سازد. پس از آن، بدن شما همچنان آن را می سازد اما در مقادیر بسیار کمتر. حتی همین مقادیر اندک نیز برای رشد برخی از سرطان های سینه کافی است. داروهایی که اثر استروژن را مسدود می کنند یا سطح استروژن را کاهش می دهند می توانند برای درمان این سرطان سینه استفاده شوند. داروهایی مانند این نوعی هورمون درمانی هستند .
هورمون درمانی همچنین می تواند برای کمک به کاهش خطر بازگشت سرطان پس از درمان استفاده شود. اگر قبلاً یائسه شده اید، ممکن است دارویی به نام مهارکننده آروماتاز برای کاهش سطح استروژن به شما داده شود. این قرص ها یک بار در روز به مدت 5 تا 10 سال پس از جراحی مصرف می شوند. داروی دیگری به نام تاموکسیفن نیز گاهی استفاده می شود. حتی اگر یائسگی را سپری نکرده باشید، می توان آن را مصرف کرد.
همچنین داروهای دیگر و راه های دیگری برای کاهش استروژن برای کمک به درمان سرطان سینه وجود دارد. از پزشک خود بخواهید در مورد داروهایی که به شما داده می شود توضیح دهد.
عوارض هورمون درمانی
شایع ترین عوارض هورمون درمانی گرگرفتگی و خشکی واژن است. راه هایی برای درمان بیشتر عوارض جانبی هورمون درمانی وجود دارد. اگر عوارض جانبی دارید، حتما به تیم مراقبت از سرطان خود بگویید تا بتوانند کمک کنند.
درمان دارویی هدفمند
داروهای درمان هدفمند ممکن است برای انواع خاصی از سرطان سینه استفاده شوند، مانند آنهایی که پروتئین HER2 بیش از حد تولید می کنند. این داروها عمدتاً بر سلول های سرطانی تأثیر می گذارند و به ندرت سلول های طبیعی بدن را تحت تأثیر قرار می دهند. آنها ممکن است حتی اگر درمان دیگر موثر نباشد. آنها معمولاً عوارض جانبی متفاوتی از شیمی درمانی دارند.
عوارض جانبی درمان دارویی هدفمند
درمان دارویی هدفمند برای سرطان سینه بسته به اینکه کدام دارو استفاده می شود، می تواند عوارض جانبی مختلفی ایجاد کند. یک عارضه جانبی جدی که می تواند با داروهایی که پروتئین HER2 را هدف قرار می دهند، ایجاد شود، آسیب به قلب است. دکتر شما برای این کار شما را از نزدیک زیر نظر خواهد گرفت و به طور منظم قلب شما را بررسی می کند.
ایمونوتراپی
ایمونوتراپی درمانی است که سیستم ایمنی بدن شما را برای حمله به سلول های سرطان سینه تقویت می کند. این داروها ممکن است در رگ تزریق شوند یا به صورت قرص مصرف شوند.
عوارض جانبی ایمونوتراپی
ایمونوتراپی بسته به اینکه از چه دارویی استفاده می شود، می تواند عوارض جانبی مختلفی ایجاد کند. داروهای ایمونوتراپی می توانند در زمانی که در رگ به شما داده می شوند واکنش ایجاد کنند. آنها همچنین می توانند یک عارضه جانبی جدی از حمله سیستم ایمنی بدن به سایر قسمت های بدن که سرطان ندارند ایجاد کنند. پزشک در طول درمان و پس از آن شما را از نزدیک تحت نظر خواهد داشت.
درمان در دوران بارداری
اگر در دوران بارداری سرطان سینه شما تشخیص داده شود ، درمان شما نیاز به برنامه ریزی دقیق دارد زیرا می خواهید بهترین درمان را برای سرطان خود داشته باشید و در عین حال از کودک نیز محافظت کنید. تیم مراقبت از سرطان و متخصص زنان و زایمان شما (OB) باید در مورد نوع و زمان درمان شما با هم کار کنند.
با پزشک متخصص OB و سرطان خود در مورد اینکه چه نوع برنامه درمانی برای شما و کودکتان بهتر است صحبت کنید.
آزمایشات بالینی
کارآزماییهای بالینی، مطالعات تحقیقاتی هستند که داروهای جدید یا سایر روشهای درمانی را در افراد آزمایش میکنند. آنها درمان های استاندارد را با درمان های دیگری که ممکن است بهتر باشند مقایسه می کنند.
آزمایشهای بالینی یکی از راههای دریافت آخرین درمانهای سرطانی است که در حال مطالعه هستند. آنها تنها راه پزشکان برای یافتن راه های بهتر برای درمان سرطان هستند. اگر پزشک شما بتواند سرطانی را پیدا کند که نوع سرطان شما را بررسی می کند، این به شما بستگی دارد که آیا می خواهید در آن شرکت کنید. و اگر برای یک کارآزمایی بالینی ثبت نام کنید، همیشه می توانید در هر زمانی آن را متوقف کنید.
اگر میخواهید درباره آزمایشهای بالینی که ممکن است برای شما مناسب باشد اطلاعات بیشتری کسب کنید، از پزشک خود بپرسید که آیا کلینیک یا بیمارستان شما آزمایشهای بالینی را انجام میدهد یا خیر. برای کسب اطلاعات بیشتر به کارآزمایی های بالینی مراجعه کنید .
چگونه از خود در برابر سرطان سینه محافظت نماییم؟

برای کاهش خطر ابتلا به سرطان سینه و حفاظت از خود در برابر این بیماری، رعایت برخی از راهکارهای سبک زندگی و پیگیریهای پزشکی توصیه میشود:
-
آگاهی از بدن خود و خودآزمایی: یادگیری نحوه صحیح انجام خودآزمایی پستان و انجام مرتب آن میتواند به شناسایی تغییرات اولیه کمک کند.
-
معاینات منظم پستان توسط پزشک: داشتن برنامهای برای معاینات دورهای پستان توسط پزشک میتواند به تشخیص زودهنگام سرطان سینه کمک کند.
-
ماموگرافی منظم: دنبال کردن دستورالعملهای توصیه شده برای انجام ماموگرافی، بهویژه برای زنان بالای 40 سال یا با خطر بالای ابتلا به سرطان سینه.
-
تغذیه سالم و متعادل: رژیم غذایی سرشار از میوهها، سبزیجات، غلات کامل و کاهش مصرف گوشتهای فرآوری شده و چربیهای اشباع میتواند خطر سرطان سینه را کاهش دهد.
-
تحرک بدنی منظم: فعالیت بدنی منظم و حفظ وزن سالم به کاهش خطر ابتلا به سرطان سینه کمک میکند.
-
محدود کردن مصرف الکل: کاهش مصرف الکل به حداکثر یک نوشیدنی در روز برای زنان میتواند خطر سرطان سینه را کاهش دهد.
-
اجتناب از دخانیات: سیگار کشیدن خطر ابتلا به سرطانهای مختلف از جمله سرطان سینه را افزایش میدهد.
-
مدیریت هورمونها: بحث و بررسی در مورد استفاده از درمانهای هورمونی پس از یائسگی با پزشک و در نظر گرفتن خطرات و فواید آنها.
-
بررسی سابقه خانوادگی و مشاوره ژنتیکی: در صورت وجود سابقه خانوادگی قوی از سرطان سینه یا سایر سرطانها، مشاوره ژنتیکی میتواند به تعیین استراتژیهای پیشگیری و نظارت کمک کند.
به خاطر داشته باشید که در حالی که این روشها میتوانند به کاهش خطر ابتلا به سرطان سینه کمک کنند، هیچ روشی تضمین کاملی برای جلوگیری از ابتلا به سرطان سینه نمیدهد. به همین دلیل، معاینات منظم و آگاهی از تغییرات بدنی بسیار مهم هستند.
در مورد درمان های دیگری که در مورد آنها می شنوم چطور؟
هنگامی که سرطان دارید، ممکن است در مورد راه های دیگری برای درمان سرطان یا درمان علائم خود بشنوید. اینها ممکن است همیشه درمان های پزشکی استاندارد نباشند. این درمان ها ممکن است ویتامین ها، گیاهان دارویی، رژیم های غذایی خاص و موارد دیگر باشد. شاید بخواهید درباره این نوع درمان ها بیشتر بدانید.
برخی از آنها کمک می کنند، اما بسیاری از آنها آزمایش نشده اند. نشان داده شده است که برخی کمک نمی کنند و برخی حتی مضر هستند. قبل از استفاده از هر چیزی، چه ویتامین، چه رژیم غذایی یا هر چیز دیگری، با پزشک خود صحبت کنید .
سوالاتی که باید از دکتر بپرسید
به نظر شما چه درمانی برای من بهتر است؟
هدف از این درمان چیست؟ به نظر شما می تواند سرطان را درمان کند؟
آیا درمان شامل جراحی می شود؟ اگر چنین است، چه کسی جراحی را انجام خواهد داد؟
عمل جراحی چگونه خواهد بود؟
آیا به انواع دیگری از درمان نیز نیاز خواهم داشت؟
هدف از این درمان ها چیست؟
چه عوارض جانبی میتوانم از این درمانها داشته باشم؟
در مورد عوارض جانبی که ممکن است داشته باشم چه کاری می توانم انجام دهم؟
آیا در طول درمان می توانم کار کنم؟
چگونه متوجه می شویم که آیا درمان موثر است؟
آیا آزمایش بالینی وجود دارد که ممکن است برای من مناسب باشد؟
در مورد ویتامین ها یا رژیم های خاص که دوستان به من می گویند چطور؟ چگونه می توانم بفهمم که آنها ایمن هستند؟
برای آمادگی برای درمان چه باید بکنم؟
آیا کاری وجود دارد که بتوانم برای کمک به درمان بهتر انجام دهم؟
اگر برای رسیدن به قرارهای درمانی خود نیاز به کمک داشته باشم، چه؟
مرحله بعدی چیست؟
بعد از درمان چه اتفاقی خواهد افتاد؟
بعد از درمان چه اتفاقی خواهد افتاد؟
وقتی درمان تمام شد خوشحال خواهید شد. تا سال ها پس از پایان درمان، شما همچنان به پزشک سرطان خود مراجعه خواهید کرد. حتما به همه این بازدیدهای بعدی بروید . شما معاینات، آزمایش خون و شاید آزمایش های دیگر خواهید داشت تا ببینید آیا سرطان عود کرده است یا خیر.
چند سال اول، بازدید شما ممکن است هر چند ماه یکبار باشد. هر چه زمان بیشتری از پایان درمان بگذرد، کمتر به ویزیت نیاز دارید.
اگر هنوز پستان دارید، باید هر سال یک ماموگرافی انجام دهید. بسته به نوع درمان، ممکن است به آزمایشهای دیگری نیز نیاز داشته باشید، مانند آزمایشهای منظم تراکم استخوان یا آزمایشهای قلب.
ابتلا به سرطان و مقابله با درمان می تواند سخت باشد، اما همچنین می تواند زمانی باشد که به زندگی خود به شیوه های جدید نگاه کنید. اگر به بهبود سلامت خود فکر می کنید، با شماره 1-800-227-2345 با ما تماس بگیرید یا با تیم مراقبت از سرطان خود صحبت کنید تا بدانید چه کاری می توانید انجام دهید تا احساس بهتری داشته باشید.
شما نمی توانید این واقعیت را تغییر دهید که سرطان دارید. چیزی که شما می توانید تغییر دهید این است که بقیه عمر خود را چگونه زندگی می کنید - انتخاب های سالم و احساس خوبی که می توانید داشته باشید.
منبع : https://www.cancer.org/

دیدگاه خود را برای ما ارسال کنید